
- 收藏
- 加入书签
血清25-羟基维生素D3联合同型半胱氨酸对2型糖尿病并发脑出血患者认知功能的预测效果
摘 要:目的:探究血清25-羟维生素D3联合同型半胱氨酸对2型糖尿病并发脑出血患者认知功能的预测效果;方法:选取于2023年1月至2024年12月在我院接受治疗的2型糖尿病并发脑出血患者共计76例。根据是否发生认知功能障碍分为认知功能障碍组(A组)和无认知功能障碍组(B组),同时选取同期在我院进行健康体检的人群50例,评估上述组别的MoCA评分及血清 25(OH)D3 、Hcy水平,使用多因素非条件Logistic回归分析影响患者认知功能障碍的危险因素,并使用ROC(receiver operation characteristic,接收者工作特征曲线)预测诊断评估价值;结果:T2DM(2型糖尿病)并发脑出血患者中发生认知功能障碍组认知功能评分总分为( 17.23±1.65 )分,低于未发生认知功能障碍组患者的( 26.87±0.53 )分和健康对照组的( 27.67±0.54 )分;比较可知,T2DM并发脑出血患者血清25(OH)D3水平显著低于健康体检人群,且发生认知功能障碍组的血清 25(OH)D3 水平更低;T2DM并发脑出血患者Hcy水平显著高于健康体检人群,且发生认知功能障碍组的Hcy水平更高;上述比较差异均具有统计学意义( P<0.05 );由多因素回归分析结果表明,血清 25(OH)D3<50nmoL/L 、 Hcy≥15μmol/ L为发生认知功能障碍的危险因素;血清 25(OH)D3 和Hcy指标联合应用对感染性休克预后的预测/诊断评估价值:AUC(0.95CI)为0.881( 0.820~0.947 )。提示其诊断效能均比单一指标有明显提高;结论:血清 25(OH)D3 、Hcy水平与2型糖尿病并发脑出血患者认知功能密切相关,二者联合检测有助于提高患者认知功能障碍的预测结果,值得临床推广。
关键词:血清25-羟维生素D3;同型半胱氨酸;2型糖尿病;脑出血;认知功能;评估预测
随着我国经济的高速发展,人们的生活水平得到了迅速提高,加之饮食方式的改变,导致糖尿病的发病率不断上升,糖尿病在发展中国家更为常见,其中以2型糖尿病(diabetes mellitus,type 2,T2DM)最为常见,超过发病总数的 90% 以上,老年人群是T2DM的高危人群,且呈年轻化趋势。脑出血是一种多发于中老年人群的神经科常见疾病之一,老龄化的加剧导致脑出血发病率逐渐升高,其特点为发病较为紧急、病情通常比较严重、进展迅速,患者预后较差。糖尿病与脑出血的发生密切相关。糖尿病患者发生脑出血的概率远远高于非糖尿病[2]。刘娜等人[3]的一项针对2型糖尿病不同类型脑小血管病患者认知功能的改变的研究中指出,T2DM后脑出血、脑梗死等脑小血管病出现的几率会提高,同时能够引发患者认知功能障碍。血清25-羟维生素D [25(OH)D3] 是维生素D在体内的主要存在形式,是能够维持机体生长和发育的重要物质,冠心病[4]、糖尿病[5]等通常与其缺乏有关。也有报道指出 25(OH)D3 水平的降低是影响认知功能障碍的危险因素。同型半胱氨酸(Homocysteine,Hcy)是一种含硫氨基酸,能够通过甲基化、转硫化途径释放到细胞外,有研究表明[6]其水平升高为脑出血的独立危险因素。高Hcy水平[7]会通过促炎或氧化应激反应损伤内皮血管,降低认知功能。本研究分析 25(OH)D3 联合Hcy对T2DM并发脑出血患者的认知功能,以期对预防T2DM并发脑出血提供科学的理论指导,现报告如下。
1.资料和方法
1.1一般资料
选取于2023年1月至2024年12月在我院接受治疗的2型糖尿病并发脑出血患者共计76例。根据是否发生认知功能障碍分为认知功能障碍组(A组)和无认知功能障碍组(B组),其中A组33例,男性患者18例,女性患者15例,年龄60-85岁,平均年龄( 72.5±6.7 )岁,脑出血部位:脑室13例,脑叶10例,基底核区10例。B组43例,男性患者24例,女性患者19例,年龄60-85岁,平均年龄( 68.7±6.5 )岁,脑出血部位:脑室18例,脑叶13例,基底核区12例。两组患者的年龄、性别比及脑出血部位比较差异不显著( P> 0.05);同时选取同期在我院进行健康体检的人群50例,其中男性29例,女性21例,年龄60-85岁,平均年龄( 69.1±6.8 )岁;
患者组纳入标准:
(1)年龄 ≥60 岁;(2)所有患者均符合[8]2017年中华医学会糖尿病学分会制定的2型糖尿病诊断标准;(3)所有患者符合自发性脑出血诊断标准[9];(4)就诊前2周内未服用过改善认知功能药物的患者;患者组排除标准:(1)合并心、肝、肺等器质性疾病患者;(2)罹患恶性肿瘤、自身免疫性疾病等严重疾病的患者;(3)继发性高血压脑出血及其他类型糖尿病的患者;(4)帕金森疾病患者;健康对照组纳入标准:(1)同期在我院进行健康体检的人群;
(2)年龄 ≥60 岁;
(3)对本次研究知情且自愿;
健康对照组排除标准:
(1)近6个月有服用维生素B12、叶酸等影响Hcy水平者;
(2)体检中发现严重心肺疾病者;
(3)存在认知功能障碍,影响本次研究者。
1.2方法
1.2.1认知功能障碍诊断[10]
采 用 蒙 特 利 尔 认 知 评 估 量 表(Montreal cognitive assessmentscale,MoCA)进行评价:该量表包括视空间与执行能力(5分)、命名(3分)、瞬时记忆、注意(6分)、语言(3分)、抽象思维(2分)、延迟记忆(5分)、定向力(6分)等8个认知域,其中瞬时记忆不计分,分值越低表示认知功能越差,总分30分, ≥26 分认知功能正常。
1.2.2血清 25(OH)D3 、Hcy检测
空腹采集其外周静脉血 smL ,于促凝管内静置 30min ,放入离心机中, 3500r/min 下离心 10min ,血清使用日立全自动生化分析仪检测Hcy水平,另采用酶联免疫法检测血清 25(OH)D3. 水平,其中25(OH)D3≤50nmoL/L为 25(OH)D3 缺 乏, 25(OH)D3>50nmoL/I 则 为非缺乏。患者血清Hcy <15μ mol/L为正常;血清Hcy≥ 15μ mol/L为异常。
1.3 统计学方法
使用SPSS23.0进行研究资料分析。计量资料比较为成组t检验或校正t检验。计数资料以例数及率描述,使用卡方检验。此外,影响因素的综合分析为多因素非条件Logistic回归。预测诊断评估价值分析为ROC(receiver operation characteristic,接收者工作特征曲线)分析。统计推断的检验水准 α=0.05 。
2.结果
2.1不同组别基线资料对比
不同组别基线资料比较,A组患者的平均年龄为( 72.5±6.7 )岁,B组患者的平均年龄为( 68.7±6.5 )岁,对照组平均年龄为( 69.1±6.8 )岁,及A组患者的平均年龄较B组患者和对照组大,比较差异显著( P<0.05 )。3组患者在性别比和体重指数方面比较差异不显著( P>0.05 ),A组和B组在脑出血部位方面比较差异不显著( P>0.05 )。
2.2不同组别T2DM并发脑出血患者和健康体检人群认知功能比较(见表1)
T2DM并发脑出血患者中发生认知功能障碍组认知功能评分总分为( 17.23±1.65 )分,低于未发生认知功能障碍组患者的( 26.87±0.53 )分和健康对照组的( 27.67±0.54 )分,比较差异显著,具有统计学意义( P<0.05 )。
2.3不同组别T2DM并发脑出血患者和健康体检人群血清25(OH)D3 、Hcy水平比较
T2DM并 发 脑 出 血 患 者 中,A组 血 清 25(OH)D3 水 平 为( 15.7±3.41 )nmol/L,显著低于未发生认知功能障碍B组的( 25.8±4.72 )nmol/L及健康对照组的( 53.4±6.2 )nmol/L,比较差异显著( P<0.05 )。而A组的Hcy水平为( 22.3±3.11 ) μmol/L ,显著高于B组的( 13.6±1.72 ) μmol/L 和健康对照组的( 11.4±1.3 )μmol/L ,比较差异显著( P<0.05 )。上述结果表明,T2DM合并脑出血患者的血清 25(OH)D3. 水平随认知功能损害加重而进一步降低,Hcy水平则呈反向升高趋势,且与健康人群的差异均具有统计学意义。
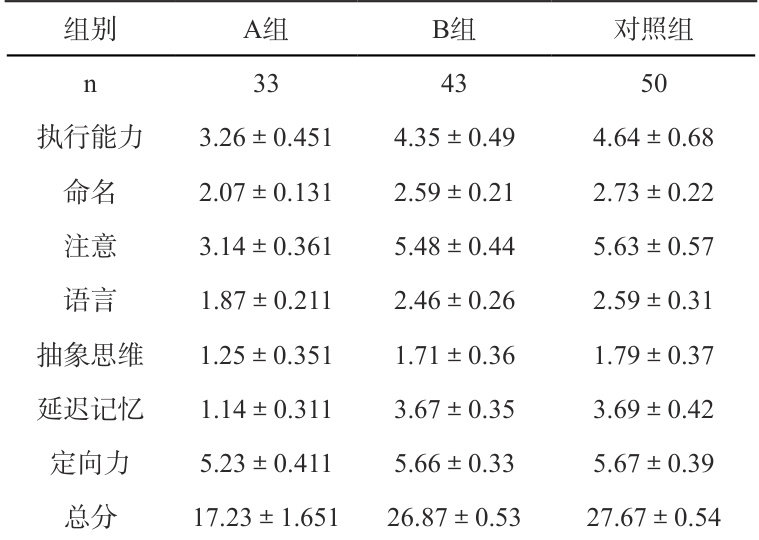
注:与B组、对照组比较, 1P<0.05
2.4 T2DM并发脑出血患者发生认知功能障碍的影响因素分析
据多因素回归分析结果(校正其他变量后),血清25(OH)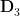 水 平 <50nmol/L (回 归 系 数
水 平 <50nmol/L (回 归 系 数 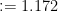 , 标 准 误 =0.309 ,Wald
, 标 准 误 =0.309 ,Wald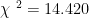 , P<0.001 , OR=3.229 , 95%CI :1.763–5.913)和Hcy≥1 5μmol/L (回 归 系 数 :=0.355 , 标 准 误 =0.163 ,Waldχ2=4.763 , P=0.029 , OR=1.426 , 95%CI :1.037–1.961) 是2型 糖尿病(T2DM)并发脑出血患者发生认知功能障碍的独立危险因素;而年龄 ≥70 岁(回归系数 :=0.673 ,标准误 :=0.268 ,Wald χ2=2.013 ,P=0.176 , OR=0.673 , 95%CI :0.378–0.863)与认知功能障碍无显著统计学关联。上述数据提示,低 25(OH)D3 水平及高Hcy水平可能显著增加T2DM合并脑出血患者的认知损害风险,高龄( ≥70 岁)在此模型中未体现独立预测作用。
, P<0.001 , OR=3.229 , 95%CI :1.763–5.913)和Hcy≥1 5μmol/L (回 归 系 数 :=0.355 , 标 准 误 =0.163 ,Waldχ2=4.763 , P=0.029 , OR=1.426 , 95%CI :1.037–1.961) 是2型 糖尿病(T2DM)并发脑出血患者发生认知功能障碍的独立危险因素;而年龄 ≥70 岁(回归系数 :=0.673 ,标准误 :=0.268 ,Wald χ2=2.013 ,P=0.176 , OR=0.673 , 95%CI :0.378–0.863)与认知功能障碍无显著统计学关联。上述数据提示,低 25(OH)D3 水平及高Hcy水平可能显著增加T2DM合并脑出血患者的认知损害风险,高龄( ≥70 岁)在此模型中未体现独立预测作用。
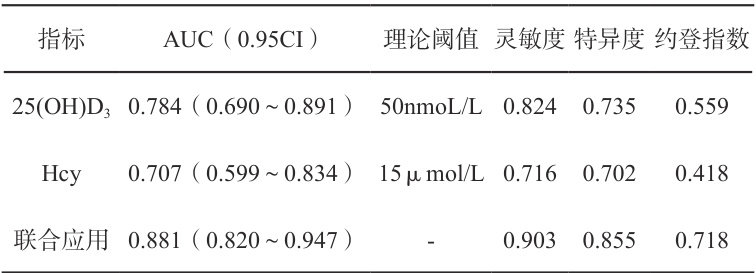
2.5 血清 25(OH)D3 和Hcy水平对T2DM并发脑出血患者发生认 知功能障碍预测评估价值分析
各指标的单独应用结果:经ROC分析知:两个指标均具有较高的诊断价值,AUC(0.95CI)分别为0.784( 0.690~0.891 )、0.707( (0.599~0.834 )。分析结果列于表2。
各指标的联合应用结果:联合应用对感染性休克预后的预测/诊断评估价值:AUC(0.95CI)为0.881( 0.820~0.947 )。提示其诊断效能均比单一指标有明显提高。
3.讨论
维生素 D[11,12] 与人体骨质疏松、心脑血管疾病、认知功能障碍等疾病密切相关,既往研究表明,维生素D对神经营养因子的合成有促进作用,神经元和胶质细胞中的维生素D受体能够大量与维生素D结合,促进维生素D的吸收,对机体的生理及心理健康状态有积极作用。血清 25(OH)D3 作为维生素D的活性成分,其水平降低提示与患者脑部组织神经元与维生素D的亲和力降低有关,耿莎莎等人[13]的研究结果表明,血清 25(OH)D3 的水平降低与老年高血压患者的认知功能障碍的发生密切相关, 25-(OH)D3. 水平预测老年高血压患者合并认知障碍的ROC曲线下面积为0.891,最佳诊断点为 66.32nmol/L ,灵敏度和特异度分别为 69.4% 、 96.4% 。付丹的研究结果指出, 25-(OH)D3 能够通过与胰岛 β 细胞上维生素D受体结合,从而起到以促进胰岛素分泌和糖代谢的作用[14];且对钙离子浓度有调节作用,进而降低胰岛素抵抗程度[15]。本研究结果表明,相较于健康体检组,T2DM合并脑出血患者的25-(OH)D3的水平较低,且认知功能障碍组患者的25- (OH)D3 的水平最低。
Hcy作为人体含硫氨基酸代谢的重要中间产物,其异常升高已被多项研究证实为脑血管疾病的独立危险因素[16,17]。厉雪飞团队[18]针对高血压人群的前瞻性队列研究揭示,血清Hcy水平对脑出血事件具有中等预测效能( AUC=0.79 ),当阈值设定为 14.54μmol/Ω L时,其预测灵敏度达0.80,特异性为0.63,提示该指标可作为高血压患者脑出血风险评估的重要生物标志物。从血管病变进展角度分析,高Hcy血症与动脉粥样硬化形成存在显著正相关性。其作用机制涉及干扰甲基化循环、激活核因子κB(NF- κB )炎症通路及促进低密度脂蛋白氧化修饰等多个层面,这些病理改变可协同加重高血压患者的血管重构障碍,加速血管壁纤维化进程,最终形成"易损性血管"的恶性循环[19]。在神经功能损伤方面,Hcy一方面通过抑制内皮型一氧化氮合酶(eNOS)活性,减少一氧化氮(NO)的生物利用度,导致血管舒张功能障碍及脑血流自主调节能力下降;另一方面通过激活NADPH氧化酶系统,促进活性氧簇(ROS)过量产生,引发线粒体功能障碍及血脑屏障通透性改变,从而加剧神经元凋亡和突触可塑性损伤。本研究通过对2型糖尿病(T2DM)合并脑出血患者的临床分析发现,该人群血清Hcy水平显著高于健康对照组( p<0.01 ),且认知功能障碍亚组的Hcy浓度较无认知障碍组进一步升高( p<0.05 )。这一结果与李想等学者[20]关于Hcy水平与蒙特利尔认知评估量表(MoCA)评分呈显著负相关( 1=-0.42 , p=0.003 )的研究结论高度一致,提示在糖尿病脑血管病变背景下,Hcy可能通过上述多靶点机制加剧神经血管单元损伤,从而成为连接代谢异常与认知功能下降的关键病理纽带。后续研究需进一步通过动态监测Hcy水平变化,评估其对脑出血后认知功能障碍的纵向预测价值。
多因素回归分析结果表明,血清 25(OH)D3 和Hcy均为T2DM并发脑出血患者发生认知功能障碍的独立危险因素,血清 25(OH)D3 预测发生认知功能障碍的AUC为0.784( 0.690~0.891 ),灵敏度为0.824,特异性为0.735,血清Hcy预测发生认知功能障碍的AUC为
0.707( 0.599~0.834; ),灵敏度为0.716,特异性为0.702,二者联合检测对患者发生认知功能障碍的AUC为0.881( 0.820~0.947. ),灵敏度为0.903,特异性为0.855,提示联合诊断的诊断效能均比单一指标有明显提高,分析原因可能为糖尿病患者的血清 25(OH)D3 水平相较于健康人群也会有一定的提高,而Hcy水平也会因糖尿病患者的代谢紊乱而异常升高导致二者单独预测认知功能障碍受到干扰,引起其灵敏度及特异性的降低。
综上所述,血清 25(OH)D3 、Hcy水平与2型糖尿病并发脑出血患者认知功能密切相关,二者联合检测能有助于提高患者认知功能障碍的预测结果,值得临床推广。
参考文献
[1]Talia A Hitt, Tamara S Hannon, Sheela N Magge. Approach to the Patient: Youth-Onset Type 2 Diabetes, The Journal of Clinical Endocrinology & Metabolism[J], 2024,109(1): 245–255.
[2]李玲,朱磊,侯稳,等.糖尿病前期脑出血患者的临床特征及预后分析[J].实用临床医药杂志,2023,27(05):119-122+127.
[3]刘娜,邱会卿,王文婷,等.2 型糖尿病不同类型脑小血管病患者认知功能的改变[J]. 现代中西医结合杂志 ,2017,26(16):1748-1750.
[4]朱芩,杨茜,单晓兰,等.25-OH-D,WMR及NLR与女性早发冠心病患者冠状动脉病变程度及院内MACE的相关性[J].中外医学研究,2024, 22(22):142-146.
[5]武云凤,骆燕洪,蒋平南,等.血清25羟维生素D3水平与糖尿病足创面愈合相关性的巢式病例对照研究[J].中国全科医学, 2024,27(15):1811-1816.
[6]万子豪,李爱民.同型半胱氨酸对高血压脑出血影响的研究进展[J].重庆医学,2024,53(S01):192-194.
[7]张建平,林文静,石银华,等.同型半胱氨酸,白细胞介素6与缺血性脑卒中后认知功能障碍的关系[J].中国医药导报, 2023,20(5):75-78.
[8]中华医学会糖尿病学分会. 中国2型糖尿病防治指南(2017年版)[J].中国实用内科杂志, 2018, v.38(04):292-344.
[9]中华医学会神经外科学分会, 中国医师协会急诊医师分会, 国家卫生和计划生育委员会脑卒中筛查与防治工程委员会.自发性脑出血诊断治疗中国多学科专家共识[J]. 中华急诊医学杂志,2015,24(012):1319-1323.
[10]周小炫,谢敏,陶静,等.简易智能精神状态检查量表的研究和应用[J].中国康复医学杂志, 2016(6):694-696.
[11]陈 娟,皮 银 珍.口 服 维 生 素D辅 助 银 杏 叶 片 对 老 年2型糖尿病合并轻度认知功能障碍患者的影响[J].中国糖尿病杂志,2023,31(3):191-195.
[12]付克琴,赵仓焕,雷林丹.维生素D在骨质疏松及骨骼外疾病中的研究进展[J].医学综述, 2023, 29(12):2378-2383.
[13]耿莎莎,江华,葛剑力,等.维生素D3对老年高血压患者合并认知障碍的预测价值研究[J].中国全科医学,2018,21(34):4222-4226.
[14]付丹.25-羟基维生素D与妊娠期糖尿病孕妇胰岛素抵抗的 关系及意义[J].中国医药导报 ,2018,478(20):85-88.
[15]Corugedo JC, Backus RC. Dietary 25-hydroxyvitamin D effects on vitamin D status, plasma metabolites and urine mineral excretion in adult cats. J Feline Med Surg. 2022, 24(6):e76-e84..
[16]Li Z, Wu X, Huang H, et al. MTHFR C677T polymorphismand cerebrovascular lesions in elderly patients with CSVD: Acorrelation analysis. Front Genet. 2022 Sep 23;13:987519.
[17]罗盾华. 血清HCY及血脂检测在心脑血管疾病诊断中的应用价值[J].首都食品与医药,2024,31(5):72-74.
[18]厉雪飞.同型半胱氨酸与高血压患者脑出血风险相关性研究[J].全科医学临床与教育,2020,18(8):713-716.
[19]张丹,杨蕾,陈维.脑血康胶囊联合尼莫地平对高血压脑出血患者同型半胱氨酸、胰岛素样生长因子1、超敏C反应蛋白水平影响[J].临床军医杂志,2020,48(2):159-161.
[20]李想,刘金荣,刘永生,等.血清同型半胱氨酸水平与老年脑出血患者血肿吸收及认知功能的相关性[J].中华老年医学杂志,2020,39(5):493-496.





 京公网安备 11011302003690号
京公网安备 11011302003690号


