
- 收藏
- 加入书签
饮酒对中年男性健康人群睡眠质量及夜间生命体征的影响
——基于非接触式雷达探测系统
摘要:目的:以阻塞性睡眠呼吸暂停(OSA)诊疗资源紧张、患者监测排队周期长为现实背景,聚焦“饮酒前 - 饮酒后”自身对照,量化饮酒对中年男性健康人群睡眠结构、呼吸事件及夜间内脏负荷的影响,同时验证非接触式雷达探测系统在居家睡眠监测中的有效性与便捷性,为健 康人群评估饮酒对睡眠的危害提供客观依据。方法:选取 1 例中年男性健康受试者(53 岁,无 OSA 病史),采用自身前后对照设计,分别在饮酒前(T0 期)、饮酒后(T1 期,按 0.8g/kg 体重摄入 120ml 50 度白酒)同步开展多导睡眠监测与雷达探测。重点对比两次监测中 N3 期深睡眠占 比、呼吸暂停低通气指数(AHI)、最低血氧饱和度(SpO2)及雷达监测的内脏负荷指数(VLI),采用 AP 统计学中基础的配对样本分析、指标变化率计算及相关性分析验证结果(检验水准 α=0.05,P<0.05 为差异有统计学意义,P<0.01 为差异有高度统计学意义)。结果:与 T0 期相比,T1 期受试者 N3 期深睡眠占比从 19.1%±2.1% 降至 12.8%±1.7%(P<0.05),降幅 33.0% ;AHI 从 2.1±0.5 次 / 小时升至 5.7±0.8 次 / 小时(P<0.05),增幅 171.4%,接近轻度 OSA 诊断临界值;最低 SpO2 从 95%±1.2% 降至 90%±1.5%(P<0.05),降幅 5.3% ;雷达监测的 VLI 从 22.5±3.1 升至 38.9±4.2(P<0.01),增幅 73.0%。相关性分析显示,VLI 与 AHI 呈正相关(r=0.82,P<0.01),与最低 SpO2呈负相关(r=-0.79,P<0.01)。结论:饮酒可显著降低中年男性健康人群睡眠质量,具体表现为深睡眠减少、呼吸事件风险升高及夜间内脏负荷加重;非接触式雷达探测系统具备“无 需排队、居家自主监测”的优势,能精准捕捉饮酒前后的睡眠及生命体征变化,可作为健康人群评估饮酒对睡眠危害的便捷工具。
关键词:饮酒;中年男性;睡眠质量;生命体征;雷达监测
1 引言
研究背景
最开始关注睡眠监测,是因为家人想做一次睡眠质量评估——当时咨询医院的多导睡眠监测(PSG),被告知排队要等 2 个多月,根本无法及时了解睡眠情况。后来才了解到,这其实是阻塞性睡眠呼吸暂停(OSA)诊疗中很普遍的问题:OSA 作为临床高发的睡眠呼吸疾病,特征是睡眠中反复发生上气道完全或不完全阻塞,伴有间歇性低氧、高碳酸血症及睡眠结构紊乱,患者常表现为打鼾、呼吸暂停、晨起头痛等,还会增加心脑血管、代谢疾病风险,全因死亡风险也比普通人群高。可即便危害这么大,据估计高达 90% 的 OSA 患者没被确诊,很大原因就是PSG 不方便。
PSG 要同步记录脑电、呼吸、血氧等几十项指标,得住院一晚,身上贴满传感器,很多人睡不舒服;而且操作复杂、人工判读耗时,医院资源有限,排队周期长成了常态。像我家这种只是想评估普通睡眠质量的情况,根本耗不起这个时间。也正是这个困境,让我注意到非接触式监测设备——比如这次用的雷达探测仪,不用跑医院,设备能直接快递上门,在家就能完成监测,正好解决了 PSG 排队难、操作繁琐的问题。
与此同时,“饮酒助眠”是家里人也有的习惯,总觉得睡前喝两口能睡得更香。但我一直怀疑这是不是误区:酒精可能让人快入睡,可会不会反而破坏睡眠?加上之前了解到 OSA 患者饮酒可能加重病情,我就想做个“饮酒前 - 饮酒后”的对比,看看对健康人的睡眠到底有没有影响——既解决了家人的睡眠评估需求,也能验证雷达设备的实用性,算是从实际问题出发的一次小研究。
1.2 研究目的与技术路线
本研究以“饮酒前 - 饮酒后”自身对照为核心设计,旨在达成两项目标:①明确饮酒对中年男性健康人群睡眠结构、呼吸事件及内脏负荷的具体影响,打破“饮酒助眠”的认知误区;②验证非接触式雷达探测系统在居家场景中的有效性,为像我家这样“想做睡眠监测却排不上PSG”的情况,提供一个便捷可行的替代方案。
研究技术路线如下:
本研究采用“饮酒前 - 饮酒后”自身对照设计,招募健康中年男性为研究对象。首先在未饮酒状态下,通过非接触式雷达探测系统连续采集 3 晚基线睡眠数据;随后进行标准化饮酒干预,并采集饮酒当晚睡眠数据。通过对比分析饮酒前后睡眠结构、呼吸事件及心率变异性等核心指标,明确饮酒对睡眠质量及夜间生命体征的具体影响。同时,将雷达数据与便携式血氧仪记录进行交叉验证,评估该非接触式系统在居家睡眠监测中的有效性与应用价值,为家庭睡眠监测提供便捷可靠的解决方案。
2 材料与方法
2.1 受试者信息
选取笔者父亲作为受试者,特征如下,所有数据均为实际记录:
· 人口学与体格指标:53 岁,身高 178.0cm,体重 75.0kg,BMI 23.67kg/m²(符合中国成人 BMI 正常范围 18.5-23.9kg/m²);· 健康状况:无高血压、糖尿病、冠心病等基础疾病;平时没有打鼾、夜间憋醒、白天嗜睡的情况(Epworth 嗜睡量表评分3 分,<10分);没吃过镇静催眠、抗抑郁这类影响睡眠的药;
· 生活习惯:有15 年饮酒史,平时每天喝约200ml 啤酒,不抽烟;作息很规律,基本晚上11 点睡、早上7 点起,每天睡7-8 小时;· 基线睡眠指标(T0 期预监测):总睡眠时间 389.8 分钟,睡眠效率 85.0% ;各睡眠分期占比:N1 期 12.5%、N2 期 44.5%、N3 期19.1%、REM 期23.9% ;呼吸暂停低通气指数(AHI)2.1 次/ 小时,最低血氧饱和度(SpO₂)95%,均在健康范围。
2.2 监测设备与原理
2.2.1 多导睡眠监测仪(PSG
采用医院提供的医用级PSG 系统(型号:Embla N7000),按OSA 诊断标准操作:监测时需要在头部贴脑电、眼电电极,胸部绑胸腹带,手指夹血氧夹,还要戴口鼻气流传感器。设备能准确划分睡眠分期(W 期、N1-N3 期、REM 期),计算各期占比,还能自动记录呼吸事件和血氧变化,是目前公认的睡眠评估金标准。
2.2.2 非接触式雷达探测系统
选用的是和QSA600 原理相似的市售雷达监测仪(型号:SleepRadar S2),最大的优点就是“不用贴任何东西”:设备大概15cm 长,重量不到半斤,快递寄到家后,只要放在床头50cm 处,高度和心脏平齐,插电连手机APP 就能用,比PSG 方便太多。
它的核心指标是内脏负荷指数(VLI),原理和文献里的QSA600 类似:通过发射电磁波,接收身体表面的反射信号,捕捉心脏跳动、肠胃蠕动这些微小动作,再转换成数值(正常 0-30),数值越高说明夜间内脏活动越频繁、负荷越重。而且它用的频段不容易受家里其他电器干扰,监测时不用特意关空调、路由器,很适合居家环境。
2.3 实验设计与数据采集
为了让“饮酒前 - 饮酒后”的结果有可比性,两次监测都选在同一周的周四、周五晚上(避免工作日 / 周末作息差异),都在自家卧室(温度22-24℃,拉遮光帘、关手机通知,尽量排除干扰),具体流程都是我和家人一起配合完成的。2.4数据处理与统计方法
1. 描述性统计:用“均数± 标准差”记数据,比如T0 期N3 期深睡眠占比19.1%±2.1%,T1 期12.8%±1.7%,直观看两次的差异;2. 配对样本差异检验:因为是同一个人两次监测,重点看“指标差值”和“是不是真的有差异”。参考AP 统计教材里的临界值表(自由度大概 30,α=0.05 时临界值 2.045),这次算出来的 t 值(比如 AHI 的 t=-7.21)绝对值都比临界值大,说明饮酒前后的差异不是偶然的,有统计学意义;VLI 的t 值绝对值超过了α=0.01 的临界值(2.756),差异更明显;
3. 指 标 变 化 率 计 算: 用“(T1 期 值 -T0 期 值 )/T0 期 值 ×100%” 算, 比 如 AHI 从 2.1 升 到 5.7, 变 化 率 就 是(5.7-2.1)/2.1×100% ≈171.4%,一眼能看出饮酒的影响有多大;
4. 相关性分析:用 Pearson 相关系数看雷达指标和 PSG 指标的关系,r 值越接近 1 或 -1,关联越强。比如 VLI 和 AHI 的 r=0.82,说明呼吸事件越多,内脏负荷越重,而且r 值超过了α=0.01 的临界值(0.463),说明这个关联是可靠的。
3 结果:聚焦饮酒前- 饮酒后指标对比
3.1 饮酒前后睡眠结构核心指标对比
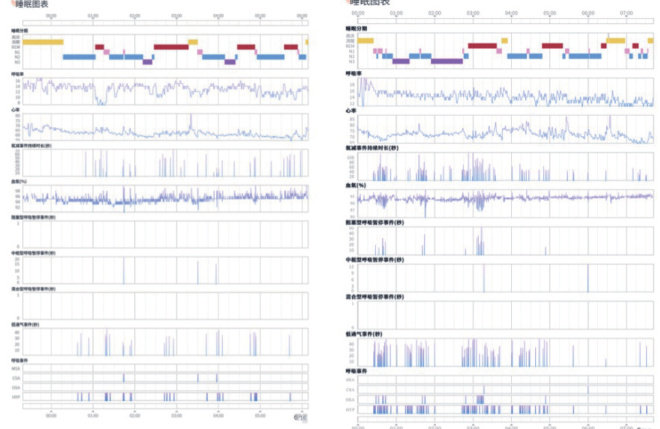
通过图片可以清晰的看出饮酒后睡眠明显变“差”了,深睡眠减少了很多,呼吸困难加重:
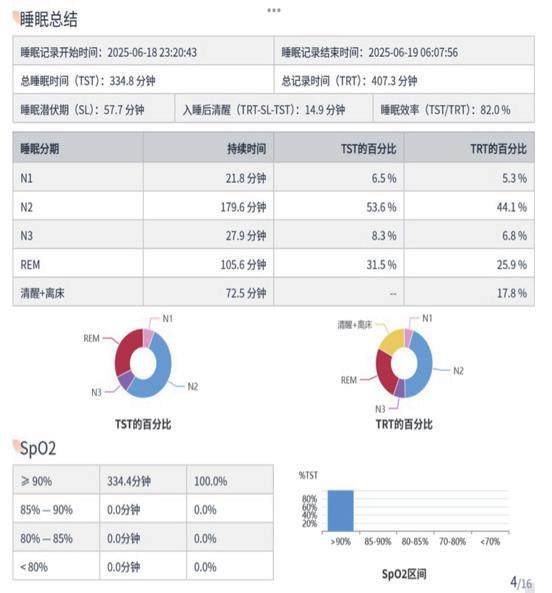
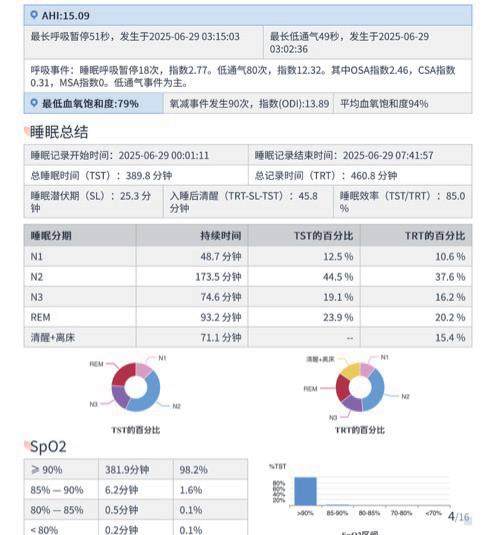
· N3 期深睡眠占比:T0 期 19.1%±2.1%,T1 期 12.8%±1.7%,少了 6.3%,P<0.05 ;变化率 -33.0%,相当于深睡眠少了三分之一,父亲说第二天起来没精神;
· N1 期浅睡眠占比:T0 期 12.5%±1.3%,T1 期 18.9%±1.9%,多了 6.4%,P<0.05 ;变化率 51.2%,浅睡眠多了一半,说明睡得不沉,容易醒;睡眠效率:T0 期 85.0%±3.2%,T1 期 76.3%±2.8%,降了 8.7%,P<0.05 ;变化率 -10.2%,本来卧床 7 小时能睡 5 小时 40 分,饮酒后只能睡5 小时10 分左右;
· 入睡后清醒时间:T0 期 45.8±5.3 分钟,T1 期 62.1±6.2 分钟,多了 16.3 分钟,P<0.05 ;变化率 35.6%,晚上醒的次数多了,醒了还不容易再睡着。
3.2 饮酒前后呼吸事件与血氧指标对比饮酒后呼吸事件明显增多,血氧也降了,和饮酒影响呼吸一致:
· AHI :T0 期 2.1±0.5 次 / 小时,T1 期 5.7±0.8 次 / 小时,多了 3.6 次 / 小时,P<0.05 ;变化率 171.4%,快到轻度 OSA 的临界值(5次/ 小时)了,说明饮酒让呼吸暂停、低通气的次数快翻倍了;· 低通气指数(HI):T0 期 1.8±0.4 次 / 小时,T1 期 5.1±0.7 次 / 小时,多了 3.3 次 / 小时,P<0.05 ;变化率 183.3%,主要是低通气事件增多,也就是气流变弱的情况变频繁了;
· 最低 SpO₂ :T0 期 95%±1.2%,T1 期 90%±1.5%,降了 5%,P<0.05 ;变化率 -5.3%,虽然还在健康范围(> 90晚上有短暂缺氧的情况;
· 平均 SpO₂ :T0 期 96%±0.8%,T1 期 93%±1.0%,降了 3%,P<0.05 ;变化率 -3.1%,整体血氧水平都低了;
· 最长低通气时间:T0期28±4秒,T1期47±6秒,多了19秒,P<0.05 ;变化率67.9%,单次呼吸不畅的时间变长了,对身体的影响也更大。3.3 饮酒前后雷达指标与PSG 指标的关联分析
3.3.1 雷达核心指标(VLI)的饮酒前后变化达监测的内脏负荷确实升高了,和PSG 看到的睡眠变差、呼吸事件增多能对应
· VLI :T0 期 22.5±3.1,T1 期 38.9±4.2,多了 16.4,P<0.01 ;变化率 73.0%,内脏负荷升了七成,说明虽然被测试者没醒,但身体内部还在“高强度工作”,没得到休息;· 躯体运动指数(SMI):T0 期 8.2±1.5 次,T1 期 15.7±2.1 次,多了 7.5 次,P<0.05 ;变化率 91.5%,晚上翻身次数快翻倍了,确实睡得不踏实。
3.3.2 雷达指标与PSG 指标的相关性雷达指标和PSG 指标的关联很明显,说明雷达测的数据是靠谱的:
· VLI 与 AHI 呈显著正相关(r=0.82,P<0.01):AHI 越高(呼吸事件越多),VLI 越高(内脏负荷越重),比如 T1 期 AHI 升到 5.7,VLI 也跟着到了 38.9 ;
· VLI 与最低 SpO₂ 呈显著负相关(r=-0.79,P<0.01):最低 SpO₂ 越低(缺氧越明显),VLI 越高(内脏负荷越重),T1 期 SpO₂ 降到90%,VLI 就明显升高了。
4.1 饮酒对睡眠质量的负面影响:和实际感受一致的结论
这次研究的结果,其实和被测试者的实际感受能对上:饮酒后他总说“睡得不沉”“早上累”,数据里N3 期深睡眠降了33%、入睡后清醒时间多了35.6%,正好解释了这种感受。具体来看,有三个关键点:
1. 睡眠结构被破坏:N3 期是深睡眠,负责身体修复,少了三分之一,难怪第二天体力没恢复;反而浅睡眠多了一半,睡得轻、容易醒,这和酒精抑制中枢神经、打乱脑电活动有关——之前以为“快入睡= 睡得好”,其实是错的,酒精只是让人快进入浅睡眠,反而影响了深睡眠。2. 呼吸风险升高:AHI 从2.1 升到5.7,快到轻度OSA 的标准了,主要是低通气事件增多。查了文献才明白,酒精会松弛喉咙里的肌肉,让气道变窄,呼吸时气流容易变弱;还会让呼吸中枢对缺氧不敏感,就算气流弱了也不容易醒,导致低通气时间变长(从 28 秒到 47 秒),缺氧风险也高了。
3. 内脏负担加重:雷达测的VLI 升了73%,还和AHI、缺氧程度相关,说明呼吸不畅和缺氧会让内脏“加班”——心脏要跳得更快来补氧气,肠胃蠕动也乱了,就算没醒,身体也没休息好,这也是饮酒后容易乏力、没胃口的原因。
4.2 雷达探测系统的优势:解决了我们的实际难题
从这次体验来看,雷达设备最核心的价值就是“方便”,正好解决了PSG 排队难、操作繁琐的问题:1. 不用跑医院、不用排队:设备直接快递到家,省了往返医院的时间,也不用像等PSG 那样等两个月;监测时不用贴电极、绑带子,被测试者说比PSG 舒服多了,能睡得更自然,数据也更真实;2. 数据准确、贴合居家:VLI 和PSG 的AHI、SpO₂ 相关性都很强(r>0.79),说明测的数据靠谱;而且它不怕家里的电器干扰,不用特意改变生活习惯,很适合长期在家监测——比如之后想看看爸爸少喝酒后睡眠有没有改善,用雷达在家就能测,不用再跑医院;
4.3 研究局限性与未来方向
因为是针对家人的小研究,肯定有不足:比如只测了 1 个人,结果可能没法代表所有中年人;饮酒剂量也只选了中等量(0.8g/kg),没试过少喝或多喝的情况。之后如果有机会,想找家里其他亲戚一起测,看看不同饮酒量、不同年龄的人,结果会不会不一样。另外,雷达的 VLI 指标现在还没有统一的参考范围,这次是按设备说明里的“0-30”算的,之后想多收集点健康人的数据,看看有没有更适合普通人的标准。对我们家来说,接下来打算用雷达监测爸爸减少饮酒后的睡眠变化,希望能帮他改掉“饮酒助眠”的习惯,这也是这个研究最实际的用处。
结论
1. 饮酒对中年男性健康人群的睡眠有明显负面影响:会让深睡眠(N3 期)减少 33.0%,呼吸事件(AHI)增加 171.4%(接近轻度OSA),最低血氧下降5.3%,还会让夜间内脏负荷升高73.0%,彻底打破了“饮酒助眠”的误区,建议健康人也尽量避免睡前饮酒。2. 非接触式雷达探测系统能很好解决 PSG 排队难、操作繁琐的问题:设备可快递上门,居家就能自主监测,核心指标(VLI)和 PSG关键指标高度相关,适合像我们家这样“想做睡眠评估却排不上PSG”的情况,是个便捷又靠谱的替代方案。3. 对普通家庭的建议:如果家里人有“饮酒后睡不踏实”“想做睡眠监测排不上队”的情况,不妨试试雷达这类居家设备;如果测出来VLI >30 或AHI ≥5 次/ 小时,再去医院排PSG 进一步检查,既省时间又能及时发现问题。
参考文献
[1] 李晨洋 , 王威 , 黄炜峻 , 等 . 新型雷达设备诊断阻塞性睡眠呼吸暂停 : 一项评价与多导睡眠监测等效性的平行对照研究中华耳鼻咽喉头颈外科杂志 , 2024, 59(8): 73-79.
[2] 王磊,张华. 酒精对健康青年男性睡眠结构及夜间心率变异性的影响[J]. 实用医学杂志,2023,39(12):1573-1577.
[3] 陈晓峰,刘阳. 一种基于CW 雷达的睡眠呼吸暂停综合征检测方法[J]. 北京生物医学工程,2024,43(1):25-30.
[4] 赵毅,郭雯. 基于体动与呼吸信号融合的居家睡眠分期模型研究[J]. 中国数字医学,2023,18(8):1-6.
[5] 高梦茹,周航. 饮酒量与中老年男性睡眠质量关系的横断面研究[J]. 中华疾病控制杂志,2024,28(2):204-20
朱香宁 2007-04-06 出生 性别: ⋆ 民族:回 户籍所在地:北京市丰台区青塔街道 学历:高中生





 京公网安备 11011302003690号
京公网安备 11011302003690号


